Prof. MUDr. Richard Češka, CSc., předseda České internistické společnosti ČLS JEP, připomněl v úvodu satelitního sympozia konaného 21. září v průběhu výročního setkání internistů, že někdy neuškodí zopakovat si staré známé pravdy. Například že hypertenze a dyslipidemie jsou dva nejčastější rizikové faktory vedoucí k úmrtí, že nekontrolovaná dyslipidemie u hypertoniků výrazně akceleruje riziko a že s adherencí pacientů k léčbě antihypertenzivy spolu se statiny to v Česku vůbec není růžové – 50 % léčených hypertoniků s dyslipidemií nedosahuje cílových hodnot cholesterolu a 70 % pacientů neužívá svou léčbu správně. Nicméně, jak kvitoval prof. Češka, zaplněný přednáškový sál byl důkazem toho, že i o starých známých tématech lze říci něco nového.
Co nás pálí?
Doc. MUDr. Jan Václavík, Ph.D., z I. interní kliniky – kardiologické LF UP a FN Olomouc svou přednášku odvinul od konstatování, že etiologie kardiovaskulárních onemocnění je multifaktoriální. Vedle hypertenze a dyslipidemie se na vzniku podílejí hlavně diabetes, obezita, resp. nadváha, kouření a nedostatek fyzické aktivity. „Každý jeden izolovaný faktor zvyšuje riziko infarktu myokardu zhruba dvojnásobně. S každým dalším se riziko kumuluje a roste exponenciálně. To znamená, že má-li pacient přítomny např. čtyřifaktory současně, riziko infarktu myokardu je u něj oproti běžné populacijiž 42násobně vyšší,“ uvedl doc. Václavík.
Připomněl dále, že celosvětově nejčastější komorbiditou u hypertoniků je dyslipidemie (49 %) následovaná kouřením (39 %), diabetem (29 %), ischemickou chorobou srdeční (25 %), cévními mozkovými příhodami (5 %) a ischemickou chorobou dolních končetin (rovněž 5 %). „U českých hypertoniků je prevalence dyslipidemie dokonce ještě vyšší, než uvádějí globální statistiky,“ odvolal se doc. Václavík na výsledky šetření post-MONICA.„Jedná se o 57 %, ale terapii dostává jen 39 % z nich a kontroly z těchto léčených dosahuje jen 42 %.“
Proč nás pálí arteriální hypertenze?
„Hypertenze je globálně nejvýznamnějším faktorem nemocnosti. Mezi hodnotami krevního tlaku a rizikem KV onemocnění – chronických i akutních – existuje lineární závislost. Každé zvýšení tlaku o 20/10 mm Hg zdvojnásobuje riziko KV mortality,“ připomněl doc. Václavík výsledky metaanalýzy 61 prospektivních observačních studií zahrnujících milion pacientů ve věku 40–69 let.
Již v r. 2006 označil prof. Jiří Widimský starší za „kardiovaskulární skandál číslo jedna“ fakt, že hypertenze tehdy byla kontrolována pouze u 24,6 % všech hypertoniků a že z pacientů léčených farmakoterapií bylo kontroly dosahováno jen u 42 %.
„Recentní data nejsou o nic lepší,“ musel uznat doc. Václavík. „V průzkumu LIPI control, který byl proveden v loňském roce mezi 3387 ambulantními pacienty v ČR s hypertenzí a dyslipidemií, vyšlo najevo, že jen 48 % z nich má krevní tlak v cílových hodnotách.“
Podle starších doporučení ESH z roku 2013 měla být léčba hypertenze vedena k cíli, který pro většinu pacientů představovala hodnota < 140/90 mm Hg, u diabetiků < 140/85 mm Hg a u starých pacientůhodnota systolického krevního tlaku < 150 mm Hg.
„V zásadě je to v pořádku, protože z již zmíněné metaanalýzy 61 prospektivních observačních studií vyplývá, že každé snížení systolického krevního tlaku o 2 mm Hg snižuje KV riziko o 7–10 %,“ uvedl doc. Václavík, ale vzápětí upozornil: „Na co se ale moc nemyslí, je rozdílné KV riziko při stejném krevním tlaku.“
Munter et al. se ve své práci z r. 2017 zabývali 10letou predikcí KV rizika u pacientů se systolickým krevním tlakem 110 mm Hg. U nízkorizikových osob (typicky žena, 50 let, nekuřačka, bez diabetu, celkový cholesterol 4,7 mmol/l) činilo 10leté riziko 0,8 %. U středně rizikových osob (např. muž, 60 let, nekuřák, diabetik, celkový cholesterol 6,2 mmol/l) se však při stejné hodnotě krevního tlaku jednalo už o 12,3% riziko – a u vysoce rizikových pacientů (muž, 70 let, kuřák, diabetik, celkový cholesterol 6,2 mmol/l) dokonce o 30,3 %. Intenzivnější léčbou krevního tlaku u více rizikového pacienta je možné dosáhnout výraznějšího snížení absolutního KV rizika než u n¨ízko rizikového. Jak to
trefně shrnul prof. Rahimi v Circulation 2013: „Většina lékařů a pacientů se stále soustředí na kontrolu krevního tlaku místo na to,jak minimalizovat KV riziko pacienta...“
Cestou minimalizace rizik se vydala v r. 2017 i poněkud kontroverzní americká doporučení, která hypertenzi definovala jako systolický tlak ≥ 130 mm Hg nebo diastolický tlak ≥ 80 mm Hg. V Evropě uváděnou definiční hodnotu 140/90 mm Hg dokonce americká doporučení považují již za hypertenzi 2. stupně. To znamená, že prevalence hypertenze v USA rázem vyskočila ze stávajících cca 34 % někam k 45 %...
„Nakonec to v USA nastavili tak, že farmakoterapie je pacientům s tlakem 130/80 mm Hg indikována, pouze mají-li 10leté predikované riziko vzniku KV příhody 10 % a více nebo pokud již tuto příhodu prodělali,“ vysvětlil doc. Václavík, proč by v Americe nakonec měla stoupnout celková spotřeba antihypertenziv navzdory nové definici jen o cca 2 %.
„Nová doporučení ESH/ESC pro arteriální hypertenzi z letošního roku naštěstí americká kritéria nepřevzala, definice hypertenze tedy zůstává nezměněna na hodnotách > 140/90 mm Hg,“ uvedl doc. Václavík. „Novinkou je ale zahajování léčby prehypertenze, tedy farmakoterapie pacientů s krevním tlakem 130–140/85–90 mm Hg, pokud již mají nějaké manifestní KV onemocnění, zejména ICHS. Základním cílem u všech léčených hypertoniků je krevní tlak pacientů v ordinaci < 140/90 mm Hg. Pokud je léčba dobře tolerována, u většiny pacientů by cílové hodnoty měly být kolem 130/80 mm Hg nebo nižší,“ shrnul doc. Václavík.
Proč nás pálí dyslipidemie?
Závislost vztahu mezi cholesterolem a rizikem KV onemocnění je lineární, každé zvýšení celkového cholesterolu o 0,6 mmol/l zvyšuje riziko koronárních příhod u hypertoniků o 27 % a tato asociace je poměrně konstantní pro výchozí koncentrace celkového cholesterolu v širokém rozmezí 4,0–9,0 mmol/l.
Jak se léčí dyslipidemie v ČR? Průzkum STEP publikovaný prof. Hradcem et al. v r. 2011 ukázal, že podíl pacientů, kteří dosáhli při minimální roční léčbě statinem cílové hodnoty LDL-c,u nás dosahuje celkově jen 46,2 %. V již zmíněném průzkumu LIPI control mělo navzdory léčbě celkový cholesterol v normě (do 5 mmol/l) 46,6 % pacientů a LDL-c (do 2,6 mmol/l) 36 % pacientů.
„A to navzdory tomu, že 87 % pacientů z průzkumu LIPI control užívalo statiny, dokonce v naprosté převaze ty nejmodernější – 69 % atorvastatin a 25 % rosuvastatin. To znamená, že problém není v léčbě jako takové, ale v její dávce. Bohužel, jak už kdysi konstatoval prof. Hradec, jsme prostě národem ‚dvacítkářů‘,“ upozornil doc. Václavík na dokumentovaný fakt, že 20 mg je v ČR nejčastěji předepisovanou dávkoubez ohledu na to, zda se jedná o simvastatin, atorvastatin nebo rosuvastatin.
Kdy, jak a čím hasit aneb co lze dělat lépe?
Pokud jde o léčbu dyslipidemie v primární prevenci, doc. Václavík připomněl, že v praxi již zdomácněl výpočet rizika podle tabulek SCORE, které však nejsou ani univerzální, ani samospásné. „Tyto tabulky neplatí pro pacienty s významným zvýšením některého z rizikových faktorů, např. celkovým cholesterolem nad 8 mmol/l, krevním tlakem nad 180/110, diabetem, středně závažným chronickým onemocněním ledvin nebo s vypočteným 10letým rizikem KV onemocnění 5–10 %. A v žádném případě rozhodně neplatí pro osoby s prokázaným KV onemocněním, komplikovaným diabetem s orgánovým postižením, pokročilým stadiem chronického selhání ledvin nebo s vypočteným 10letým rizikem fatálního KV onemocnění 10 % a více,“ zdůraznil doc. Václavík skupiny nemocných, ke kterým je nutno přistupovat vždy jako k těm nejrizikovějším, bez ohledu na výpočet. Dodal i to, na co se v praxi rádo zapomíná: „Riziko SCORE je nutné posuzovat z hodnot krevního tlaku a cholesterolu před započetím léčby! Během terapie dochází ke snižování rizika obecně, ale ne o více než o třetinu vstupního rizika.“
Společná guidelines ESC/EAS z r. 2016 doporučují hodnotit jako primární cíl léčby koncentraci LDL-c (vyšetření celkového cholesterolu má být zváženo, pokud není jiné vyšetření dostupné) a jako sekundární cíl koncentraci nonHDL-c. „Platí přitom tzv. LDL-c princip ‚čím níže, tím lépe‘, je prokázáno, že léčba statinem snižuje riziko vzniku KV příhod cca o 25 % na každé snížení LDL-c o 1 mmol/l během každého roku léčby, kdy je statin užíván,“ připomněl doc Václavík a dodal, že snížení LDL-c ze 4 na 2 mmol/l (o 50 %) redukuje výskyt KV příhod o 45 %.
Co naopak už neplatí, je mýtus o nutnosti podávání statinů výlučně večer. Podle průzkumu LIPI control užívá statiny večer stále ještě 83 % pacientů, ačkoli ty nejmodernější a nejčastěji preskribované, tedy atorvastatin a rosuvastatin, lze užívat kdykoli v průběhu 24 hodin.
Co je víc: léčba hypertenze, nebo dyslipidemie?
Pro odpověď na tuto otázku dal doc. Václavík nejprve nahlédnout do výsledků průzkumu Canadian Heart Health Survey, v němž byly hodnoceny potenciální přínosy léčby hypertenze a dyslipidemie u 8,44 mil. dospělých ve věku 40–74 let bez manifestního KV onemocnění či diabetu. „Pacienti s dyslipidemií byli více rizikoví, jelikož měli vyšší průměrné 10leté framinghamské koronární riziko než pacienti s hypertenzí – 12,4 vs. 9,6 %,“ uvedl doc. Václavík. „Antihypertenzní monoterapie by při předpokládaném poklesu systolického krevního tlaku o 9 mm Hg vedla k dosažení cílového krevního tlaku asi u 40 % pacientů. Podávání trojkombinace antihypertenziv by díky poklesu systolického krevního tlaku o 20 mm Hg vedlo k dosažení cílového krevního tlaku asi u 80 % pacientů. Použitím běžně dostupných statinů by bylo možné snížením LDL-c o 1,8 mmol/l dosáhnout cílové hodnoty u 90 % léčených pacientů. K prodloužení života jednéosoby o jedenrok by bylo zapotřebí léčit dyslipidemii po dobu 20 let, hypertenzi po dobu 38 let,“ uvedl doc. Václavík s tím, že byl potvrzen zásadní přínos jak důsledné léčby hypertenze, tak dyslipidemie. Vzhledem k vyšší rizikovosti pacientů s dyslipidemií by však absolutní přínosy její léčby byly téměř dvojnásobně vyšší než přínosy léčby hypertenze...
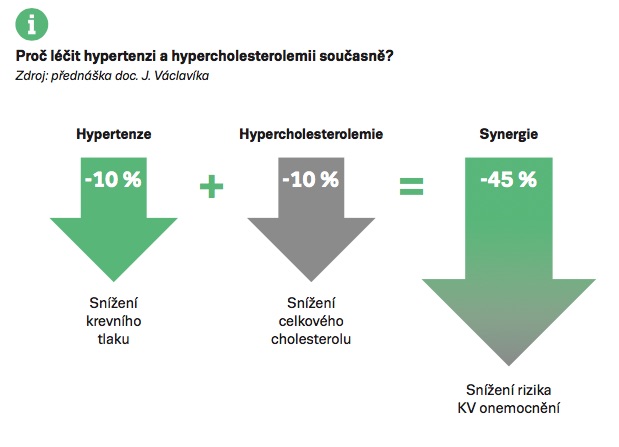
Skutečná hodnota léčby hypertenze a dyslipidemie pro snížení rizika KV příhod je ovšem v něčem jiném – v kombinačním podávání se synergickým efektem. „Pokles krevního tlaku o 10 %, dlouhodobě v průměru o 14 mm Hg, plus snížení cholesterolemie rovněž o 10 %, dlouhodobě v průměru o 0,6 mmol/l, znamená dohromady snížení rizika KV onemocnění o 45 %,“ zdůraznil doc. Václavík – a připomněl i prezentaci Ference et al. na kongresu ESC 2016, podle které snížení LDL-c o 1 mmol/l a zároveň snížení systolického krevního tlaku o 10 mm Hg znamená snížení celoživotního rizika KV příhod a úmrtí o 86 %.
Současné zahájení léčby hypertenze a dyslipidemie znamená podle sdělení doc. Václavíka i zlepšení adherence pacienta k oběma režimům, zejména pokud je k dispozici fixní kombinace.
Výsledky studie UMPIRE potvrdily lepší, 86% adherenci k fixní kombinaci dvou antihypertenziv a hypolipidemika oproti 65% adherenci ke kombinaci volné. V současnosti probíhající studie FILIP má za cíl ověřit, zda podávání fixní trojkombinace atorvastatinu s perindoprilem a amlodipinem (Lipertance, Servier) povede k lepší kontrole hypertenze a dyslipidemie než volné kombinace.
„Cílem moderní léčby hypertenze s dyslipidemií je intervence v oblasti všech rizikových faktorů za účelem redukce celkového KV rizika pacienta a mortality. Fixní kombinace atorvastatinu s perindoprilem a amlodipinem je jednoduché řešení, které zvyšuje adherenci k léčbě a zlepšuje KV prognózu.“
prof. MUDr. Richard Češka, CSc.,
III. interní klinika – klinika endokrinologie a metabolismu 1. LF UK a VFN v Praze
Kdy je rezistentní hypertenze opravdu rezistentní?
„Jako rezistentní se označuje hypertenze 140/90 mm Hg a více odolávající léčbě trojkombinací antihypertenziv v maximálních dávkách a s různým mechanismem účinku, včetně správně vybraného a dávkovaného diuretika,“ uvedl své zamyšlení doc. MUDr. Jiří Ceral, Ph.D., z I. interní kardioangiologické kliniky LF UK a FN Hradec Králové.
To ovšem neznamená, že každá hypertenze nereagující na léčbu musí být nutně rezistentní v pravém slova smyslu, může se jednat o důsledek špatně zvolené a vedené léčby, fenoménu bílého pláště, nespolupráce pacienta či sekundární hypertenze.
Z toho podle sdělení doc. Cerala vyplývají i následující praktická doporučení:
- Úprava medikace
Základní kombinace inhibitor ACE/blokátor AT1 plus antagonista vápníku plus dostatečná dávka vhodného diuretika. Při okultní hypervolemii reaguje krevní tlak na vyšší dávky diuretika, preferenčně chlorthalidonu nebo indapamidu. Dalším posílením diuretické léčby je spironolakton.
- Vyloučení fenoménu bílého pláště
Objektivně zjištěn až u 17,5 % pacientů, je třeba s ním počítat a přizpůsobit tomu i kontrolní měření krevního tlaku.
III. Ověření compliance pacienta
Podezření na non-compliance by měl lékař pojmout zejména při:
* absenci poklesu krevního tlaku po přidání dvou synergicky působících léků,
* absenci dalších očekávaných změn (pokles tepové frekvence po betablokátoru, pokles triglyceridů a LDL-c po nasazení statinu apod.),
* některých dalších průvodních jevech (pokud je pacient „rezistentní“ i vůči účinku železa, warfarinu aj., resp. pokud jsou k dispozici záznamy o tom, že na léčbu „nereagují“ ani jiné jeho choroby jako astma, hypotyreóza aj.).
- Vyloučení sekundární hypertenze
Jak postupovat při podezření na sekundární arteriální hypertenzi a co je opravdu podstatné?
* Podezření na renoparenchymatózní hypertenzi lze získat už ze základního vyšetření (moč, krev).
* Myslet na primární hyperaldosteronismus (častý).
* U mladých žen myslet na fibromuskulární dysplazii renálních tepen.
* Cíleně v některých případech vyšetřovat na feochromocytom (vzácný).
* Nevyšetřovat staré pacienty(pouze je to zatěžuje, bez odpovídajícího efektu).
Summa summarum...
... pacient má mít na jednom místě k dispozici smysluplnou léčbu, která funguje a dobře se užívá,
... základem je kombinace antihypertenziv působících různým mechanismem účinku,
... důležitý je správný výběr a dávka diuretika,
... více než sekundární příčiny hypertenze je třeba hledat prozaičtější důvody nedostatečné reakce na léčbu,
... nejčastější příčinou chybějící reakce na léčbu je non-compliance pacienta, které je třeba předcházet.
Závěrem sympozia shrnul jeho předsedající prof. Češka, že:
* cílem moderní léčby hypertenze s dyslipidemií je intervence v oblasti všech rizikových faktorů za účelem redukce celkového KV rizika pacienta a mortality,
* fixní kombinace atorvastatinu s perindoprilem a amlodipinem (Lipertance, Servier) je jednoduché řešení pro hypertoniky s dyslipidemií, které zvyšuje jejich adherenci k léčbě a zlepšuje KV prognózu.